Информация о беременности



Понятие о нормальной беременности
Нормальная беременность – одноплодная беременность плодом без генетической патологии или пороков развития, длящаяся 37-41 недель, протекающая без акушерских и перинатальных осложнений.
Жалобы, характерные для нормальной беременности:
Тошнота и рвота наблюдаются в каждой 3-й беременности. В 90% случаев тошнота и рвота беременных являются физиологическим признаком беременности, в 10% – осложнением беременности. При нормальной беременности рвота бывает не чаще 2-3-х раз в сутки, чаще натощак, и не нарушает общего состояния пациентки. В большинстве случаев тошнота и рвота купируются самостоятельно к 16-20 неделям беременности и не ухудшают ее исход.
Масталгия является нормальным симптомом во время беременности, наблюдается у большинства женщин в 1-м триместре беременности и связана с отечностью и нагрубанием молочных желез вследствие гормональных изменений.
Боль внизу живота во время беременности может быть нормальным явлением как, например, при натяжении связочного аппарата матки во время ее роста (ноющие боли или внезапная колющая боль внизу живота) или при тренировочных схватках Брекстона-Хиггса после 20-й недели беременности (тянущие боли внизу живота, сопровождающиеся тонусом матки, длящиеся до минуты, не имеющие регулярного характера).
Изжога (гастроэзофагеальная рефлюксная болезнь) во время беременности наблюдается в 20-80% случаев. Чаще она развивается в 3-м триместре беременности. Изжога возникает вследствие релаксации нижнего пищеводного сфинктера, снижения внутрипищеводного давления, и одновременном повышении внутрибрюшного и внутрижелудочного давления, что приводит к повторяющемуся забросу желудочного и/или дуоденального содержимого в пищевод.
Запоры – наиболее распространенная патология кишечника при беременности, возникает в 30-40% наблюдений. Запоры связаны с нарушением пассажа по толстой кишке и характеризуются частотой стула менее 3-х раз в неделю. Они сопровождаются хотя бы одним из следующих признаков: чувством неполного опорожнения кишечника, небольшим количеством и плотной консистенцией кала, натуживанием не менее четверти времени дефекации. Причинами развития запоров при беременности являются повышение концентрации прогестерона, снижение концентрации мотилина и изменение кровоснабжения и нейрогуморальной регуляции работы кишечника.
Примерно 8-10% женщин заболевают геморроем во время каждой беременности. Причинами развития геморроя во время беременности могут быть: давление на стенки кишки со стороны матки, застой в системе воротной вены, повышение внутрибрюшного давления, врожденная или приобретенная слабость соединительной ткани, изменения в иннервации прямой кишки.
Варикозная болезнь развивается у 20-40% беременных женщин. Причиной развития варикозной болезни во время беременности является повышение венозного давления в нижних конечностях и расслабляющее влияние на сосудистую стенку вен прогестерона, релаксина и других биологически активных веществ.
Влагалищные выделения без зуда, болезненности, неприятного запаха или дизурических явлений являются нормальным симптомом во время беременности и наблюдаются у большинства женщин.
Боль в спине во время беременности встречается с частотой от 36 до 61%. Среди женщин с болью в спине у 47-60% боль впервые возникает на 5-7-м месяце беременности. Самой частой причиной возникновения боли в спине во время беременности является увеличение нагрузки на спину в связи с увеличением живота и смещением центра тяжести, и снижение тонуса мышц под влиянием релаксина.
Распространенность боли в лобке во время беременности составляет 0,03- 3%, и возникает, как правило, на поздних сроках беременности.
Синдром запястного канала (карпальный туннельный синдром) во время беременности возникает в 21-62% случаев (12,13) в результате сдавления срединного нерва в запястном канале, и характеризуется ощущением покалывания, жгучей болью, онемением руки, а также снижением чувствительности и моторной функции кисти.
ПРАВИЛЬНОЕ ПИТАНИЕ ВО ВРЕМЯ БЕРЕМЕННОСТИ
Дневной рацион беременной женщины должен включать в себя:
Белки- не менее 100 г в первой половине беременности и 120 г— во второй. Ежедневно прием нежирного мяса или рыбы — 150 г. Готовить лучше на пару, отваривать или запекать. Ежедневно одно вареное яйцо, если нет аллергии. Кисломолочные продукты до 0.5 л в день: сыр, кефир, творог, ряженка. Бобовые, орехи и семечки также содержат белки.
Углеводы — около 350-400 г в сутки. Отдавайте предпочтение «медленным» углеводам: кашам, черному и цельнозерновому хлебу, фруктам, ягодам, овощам. Ограничьте до минимума выпечку, сладости, сахар, макароны.
Жиры — 80 г в сутки, из них 15-30 г растительные жиры, остальное животные.
Основные ошибки рациона:
Недостаточное количество пищи
Плохое качество продуктов (рафинированная еда, консервированные продукты, красители)
Неправильное соотношение продуктов (недостаток белка или витаминов и минералов)
Переедание (злоупотребление мучным, жирным, жареным, сладким)
Источники витаминов:
Витамин Е — нерафинированное подсолнечное масло, печень, яйца, крупы, орехи, горох, фасоль, чечевица.
Витамин С — цитрусовые, смородина, киви, сладкий перец
Витамины группы В — пшеничная и ржаная мука, неочищенный рис, горох, печень, почки.
Витамин А- фрукты и овощи желтого, красного и оранжевого цвета (морковь, абрикосы, персики, перцы, тыква, дыня, помидоры)
Фолиевая кислота — любая зелень
Источники микроэлементов:
Кальций — молочные продукты, сыр, орехи, зеленые овощи
Фосфор — рыба и морепродукты, яйца, неочищенное зерно
Калий — изюм, горох, шпинат
Магний — арбуз, орехи, крупы
Железо — яичный желток, зеленые яблоки, мясо, печень, гранаты
Основные проблемы беременной женщины — это тошнота, изжога, запоры.
Чтобы не было изжоги, постарайтесь питаться дробно: понемногу, но часто. Пейте много чистой негазированной воды. Включайте в рацион каши, бананы, отруби.
Снизить проявления токсикоза можно, если не есть продукты, провоцирующие тошноту: соленое, жареное, консервированное, кофе, чай, молоко. Пищу можно отваривать и протирать. Есть маленькими порциями. Обязательно завтракать. Полезны овощные супы, зеленый чай, соки, минеральная вода без газа. Не пить перед едой и сразу после принятия пищи.
Для профилактики запоров, больше двигайтесь, соблюдайте питьевой режим и включайте продукты, богатые клетчаткой: хлеб с отрубями и ржаной, зерновые каши, овощи, фрукты, ягоды, сухофрукты.
Чего нельзя есть беременным женщинам?
Существуют продукты, от которых следует отказаться беременным женщинам:
Откажитесь от суши. Нельзя есть непрожареное мясо. Не пробуйте на содержание соли фарш. В них могут содержаться опасные бактерии и паразиты- листерию, токсоплазму, ленточного червя, бычий цепень.
Сырые яйца и нестерилизованное молоко. Риск заражения сальмонеллезом.
Грибы. Грибы впитывают, как губка, все ядовитые вещества. Если вы не знаете, где были собраны грибы — не покупайте их. Шампиньоны разрешены в небольшом количестве.
Корица и розмарин- вызывают сокращения матки, могут спровоцировать кровотечения или преждевременные роды.
Не рекомендовано:
Сыр с плесенью, мягкие сыры — риск листерии
Козий и овечий — риск сальмонеллеза
Кофеиновые напитки
Специи — уже с 7 месяца беременности плод способен различать вкус
Майонез, фаст-фуд, жирная еда — нагрузка на печень и почки, высокая калорийность
Любые экзотические продукты — риск аллергической реакции
Редька, редис, горох, фасоль — провоцирует газообразование и гипертонус матки
В последнем триместре ограничить соль — она задерживает воду в организме. Если вы желаете, чтобы малыш родился здоровым, то откажитесь от курения и алкоголя.
О клинических симптомах, требующих незамедлительного обращения врачу-акушеру-гинекологу
Чаще всего поводом для обращения к врачу во время беременности являются боли в животе, кровяные и водянистые выделения из половых путей, сильная рвота, головная боль или головокружение, повышение температуры, отсутствие шевелений плода, нарастание отеков. Любой из этих симптомов требует дообследования и лечения.
При приближении родов легкие тянущие боли внизу живота постепенно сменяются регулярными болевыми ощущения, сжимающими всю матку, охватывающими поясницу и паховую область. При возникновении же резких болей, сильном напряжении матки с локальной болезненностью, опоясывающих болях в пояснице, особенно если такие боли сопровождаются рвотой или кровяными выделениями, необходимо срочно вызвать «скорую помощь». При наличии рубца на матке после кесарева сечения или других операций возникновение любых болей, в том числе и схваткообразных, требует срочной консультации специалиста.
Схватки, повторяющиеся периодически, через 10-15 минут, — сигнал того, что пора ехать в роддом.
Кровянистые выделения
При появлении кровяных выделений на любом сроке беременности необходимо немедленно обращаться к врачу. На небольших сроках это может быть первым признаком угрозы выкидыша или замершей беременности. По мере пролонгирования беременности кровяные выделения могут сообщать о позднем выкидыше или начинающихся преждевременных родах. При обращении в стационар врач уже в приемном отделении проведет осмотр, УЗИ и сможет принять решение о дальнейшей тактике ведения беременности и вовремя предотвратить возможные осложнения.
Излитие околоплодных вод
При обнаружении водянистых выделений на любом сроке тоже необходимо в самое ближайшее время проконсультироваться с врачом. Это может быть признаком преждевременного излития вод. При доношенной беременности чаще всего в течение 12 часов после излития вод начинаются регулярные схватки. В период от излития околоплодных вод до начала родовой деятельности необходимо находиться под присмотром врача: провести УЗИ, регулярно оценивать состояние плода на основании данных кардиотокограммы (КТГ) и качества подтекающих околоплодных вод, контролировать температуру тела, следить за развитием регулярной родовой деятельности.
Гестоз беременных
Частым осложнением второй половины беременности является гестоз. Проявляться он может отеками разной степени, повышением артериального давления (АД), изменениями в анализе мочи, биохимическом и клиническом анализах крови. Повышение АД иногда сопровождается головной болью, особенно локализующейся в затылочной области, головокружением, появлением «мушек» перед глазами, тошнотой или рвотой. Любое изменение самочувствия, особенно если ранее врачом были выявлены признаки гестоза, требует контрольного измерения артериального давления.
Частота шевелений плода
За время беременности женщины регулярно посещают акушера-гинеколога, сдают необходимые анализы, проходят важные обследования (УЗИ, КТГ) и консультируются у представителей различных специальностей. Но ни один врач не может мониторировать состояние матери и ребенка круглосуточно и ежедневно. Очень важно дать информацию об опасных признаках, которые могут возникнуть на любом сроке беременности, для того чтобы женщина могла вовремя обратиться к профессионалу и предотвратить возможные неприятности. Один из признаков беременности, которые в состоянии почувствовать только будущая мама, — это шевеления плода.
Вирусные инфекции
В современном мире сложно представить себе беременную, живущую в абсолютно стерильном пространстве и ни разу за девять месяцев не столкнувшуюся с людьми, болеющими острыми вирусными заболеваниями. Тем более что во время вынашивания младенца иммунитет снижается и существует высокая вероятность инфицирования. Далеко не все препараты, применяемые до беременности, разрешены в этот период, поэтому любые проявления вирусной инфекции у беременной требуют консультации терапевта или лора. При повышении температуры выше 38 °С или при резком нарастании проявлений инфекции: сильном кашле, слабости, ознобе, одышке необходимо срочно обратиться в многопрофильный стационар, где смогут назначить адекватную и безопасную для ребенка терапию.
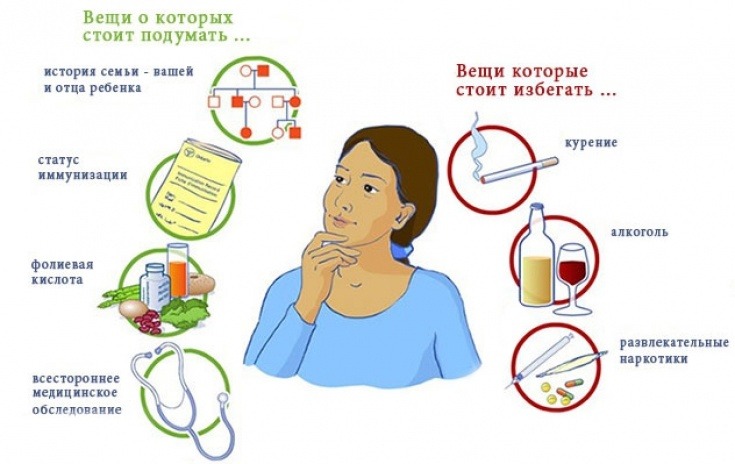
Об избегании факторов риска для профилактики осложнений во время беременности
Избегание факторов риска для профилактики осложнений во время беременности:
1) Ни в коем случае нельзя ограничивать потребление жидкости! Для облегчения состояния и уменьшения частых позывов к мочеиспусканию нужно исключить продукты, обладающие мочегонным действием: чай, кофе, кабачки, арбуз; а также солёную, острую и жареную пищу.
2) Носите удобное хлопчатобумажное бельё, которое не сдавливает низ живота.
3) Для уменьшения тошноты и рвоты утром попробуйте съедать что-нибудь до того, как встанете с постели. Это может быть сухарик, печенье, несколько глотков воды. После перекуса полежите некоторое время. Облегчить состояние могут вода с лимоном, имбирный чай, а также ароматерапия с эфирными маслами цитрусовых.
4) Питание во время беременности: Для рационального питания очень важен режим приёма пищи. Принимать пищу лучше 4–5 раз в день, причём мясо, рыбу, крупы следует употреблять утром или днём, а за ужином желательно ограничиться молочно-растительной пищей. С осторожностью добавляйте в пищу поваренную соль, лучше использовать йодированную. Рекомендуемая норма — не более 5 г в день, однако помните, что соль уже содержится во многих продуктах питания, поэтому старайтесь не досаливать пищу.
Какие продукты лучше исключить из рациона питания на протяжении всей беременности? Аллергией грозят клубника, помидоры, какао, шоколад, цитрусовые и креветки, употребляемые в больших количествах. Повышенную нагрузку на пищеварение беременной оказывают мясные и рыбные бульоны, лук и чеснок. Нежелательны продукты, богатые специями и пряностями, а также содержащие много консервантов, красителей и ароматизаторов. Следует ограничивать также продукты с большим содержанием животных жиров (жирные сорта мяса, сало, колбасные изделия, сосиски).
Исключите все продукты и лекарства, которые могут содержать вещества, опасные для плода при приёме в существенных количествах, например пищу и добавки с большими концентрациями витамина А (в частности, печень трески или минтая).
Лучше отказаться от продуктов, которые могут быть микробиологически небезопасными и служить источником инфекций и паразитов (незрелые мягкие сыры, непастеризованное молоко, термически недообработанные рыба, мясо, курица, плохо промытые овощи, сырые или недоваренные яйца).
1) От правильного питания во время беременности и исходного ИМТ зависит прибавка массы тела.
Нормы прибавки веса при беременности в зависимости от ИМТ:
1) Для женщин с ИМТ 18,5–24,9 кг/м2 —11,5–16 кг за беременность, за 1 неделю 440-580г.
2) Для пациенток с дефицитом массы тела (ИМТ менее 18,5 кг/м2) — 12,5–18 кг за беременность, за 1 неделю-350-500г.
3) При прегравидарном избытке массы тела (ИМТ 25,0–29,9 кг/м2) — 7–11,5 кг за беременность, за 1 неделю-230-330г
4) При ожирении (ИМТ 30,0 кг/м2 и более) — 5–9 кг за беременность, за 1 неделю-170-270г
Оценка еженедельной прибавки массы тела во время беременности, особенно во II и III триместрах, позволяет косвенно судить о течении гестации.
1) Профилактика несвоевременного и неполного опорожнения кишечника. Употребляйте больше овощей и фруктов, пейте воду. Старайтесь есть часто небольшими порциями.
2) Профилактика болезненности молочных желез: Подберите удобное бельё.
3) Профилактика заложенности носа, носовых кровотечений: Ииспользование увлажнителя воздуха. Если у вас его нет, можно положить влажное полотенце на батарею — менее эффективно, но лучше, чем ничего. Возможно применение спреев с морской солью, но нужно внимательно читать инструкцию и особенно раздел «Показания», там должна содержаться информация о безопасности средства во время беременности.
4) Изменения АД: Если вы впервые обнаружили у себя высокое нормальное давление, повторите измерение через 15 мин. Если давление остаётся повышенным, обратитесь к врачу. Ведите дневник измерений артериального давления, особенно при склонности к гипертензии. Показывайте дневник врачу на каждом приёме.
5) отказ от работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время и работы, вызывающей усталость. Данные виды работ ассоциированы с повышенным риском ПР, гипертензии, ПЭ и ЗРП.
Беременной пациентке должны быть даны рекомендации по отказу от работы, связанной с воздействием рентгеновского излучения.
6) Беременные с нормальным течением беременности должны заниматься умеренной физической нагрузкой (20-30 минут в день). Физические упражнения, не сопряженные с избыточной физической нагрузкой или возможной травматизацией женщины, не увеличивают риск ПР и нарушение развития детей.
7) Избегать физических упражнений, которые могут привести к травме живота, падениям, стрессу (например, контактные виды спорта, такие как борьба, виды спорта с ракеткой и мячом, подводные погружения).
При нормальном течении беременности пациентке не должны даваться рекомендации по отказу от половой жизни, так как половые контакты при нормальном течении беременности не увеличивают риск ПР и перинатальной смертности.
8) Беременные, совершающей длительные авиаперелеты, должны быть даны рекомендации по профилактике ТЭО, такие как ходьба по салону самолета, обильное питье, исключение алкоголя и кофеина и ношение компрессионного трикотажа на время полета. Авиаперелеты увеличивают риск ТЭО, который составляет 1/400-1/10000 случаев, вне зависимости от наличия беременности. Так как часто имеют место бессимптомные ТЭО, этот риск может быть еще выше (примерно в 10 раз).
9) Беременной пациентке должны быть даны рекомендации по образу жизни, направленному на снижение воздействия на организм вредных факторов окружающей среды (поллютантов). Выявлен повышенный риск невынашивания беременности, ПР, гестационной артериальной гипертензии и других осложнений беременности вследствие воздействия поллютантов, содержащихся в атмосферном воздухе, воде и продуктах питания (например тяжелых металлов – мышьяка, свинца и др., органических соединений –
бисфенола A и др.).
10) Обязательный отказ от курения!!!!!!!!!! Курение во время беременности ассоциировано с такими осложнениями как ЗРП, ПР, предлежание плаценты, преждевременная отслойка нормально расположенной плаценты (ПОНРП), гипотиреоз у матери, преждевременное излитие околоплодных вод, низкая масса тела при рождении, перинатальная смертность и эктопическая беременность. Дети, рожденные от курящих матерей, имеют повышенный риск заболеваемости бронхиальной астмой, кишечными коликами и ожирением.
11) Беременной пациентке должны быть даны рекомендации по отказу от приема алкоголя во время беременности, особенно в 1-м триместре. Несмотря на отсутствие высоко доказательных данных негативного влияния малых доз алкоголя на акушерские и перинатальные осложнения, накоплено достаточное количество наблюдений о негативном влиянии алкоголя на течение беременности вне зависимости от принимаемой дозы алкоголя, например алкогольный синдром плода и задержка психомоторного развития.
Календарь медицинского наблюдения
Женщины во время беременности ведут себя по-разному. Одни очень беспокоятся за здоровье малыша, поэтому спешат сделать полное обследование своего организма, включая самые экзотические виды лабораторных обследований. Другие, наоборот, не считают нужным посещать поликлинику и сдавать анализы, если нормально себя чувствуют. В данном случае важно найти золотую середину, что позволит контролировать состояние будущей мамочки и растущего ребеночка, и при необходимости немедленно предпринять меры для его улучшения.
В настоящее время существует регулируемый на законодательном уровне минимум обязательных анализов и обследований, которые беременная женщина должна пройти во время беременности. Этот список может изменяться в зависимости от состояния здоровья пациентки, наличия у нее хронических заболеваний или появления тревожных симптомов со стороны плода. Решение об изменении плана медицинского наблюдения в подобных случаях принимает лечащий врач. Наблюдение беременных осуществляется согласно приказа МЗ 1130н от 20.10.2020г.
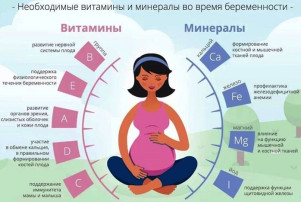
Прием витаминов и лекарственных препаратов во время беременности
Подавляющее большинство женщин имеют скрытый или явный дефицит каких-либо микронутриентов, одна из важнейших задач — выявить его и принять необходимые меры ещё до наступления беременности.
Точная диагностика — лабораторный анализ уровней витаминов и минералов — сложна, затратна и не всегда доступна (если манифестную анемию можно верифицировать по общему анализу крови, то, например, концентрацию магния приходится определять в слюне, ногтях, волосах или эритроцитах с помощью дорогостоящих методик).
Общие проявления нехватки практически любого микронутриента включают необъяснимые другими причинами слабость, повышенную утомляемость, сниженную физическую и умственную работоспособность, эмоциональную подавленность и т.п. Часто эти неспецифические симптомы связаны с дефицитом микронутриентов при недоедании (например, из-за сниженного аппетита), хронических заболеваниях желудочно-кишечного тракта, особенно сопровождающихся диареей (они снижают всасывание и повышают выведение) и увлечении разнообразными диетами.
Нехватка конкретного питательного вещества, как правило, имеет более специфические проявления. Так, например, заподозрить железодефицитную анемию позволяют обильные менструации, кровоточивость дёсен, бледность кожи и слизистых оболочек. Признаками недостаточного потребления йода и связанных с ним нарушений функции щитовидной железы часто становятся повышенная потливость, перепады настроения, необъяснимые изменения массы тела.
О нехватке кальция и/или метаболически связанного с ним витамина D могут свидетельствовать судороги и слабость, онемение пальцев, изменения текстуры волос и ногтей. Заподозрить дефицит магния позволяют повышенная нервная возбудимость, расстройства сна и мышечные спазмы. Признаки недостатка цинка могут включать разнообразные изменения слизистых оболочек (сухость, изъязвления), кожи, ногтей и волос, а также частые простудные заболевания.
Дефицит витамина В12, как правило, проявляется анемией (не всегда сопровождающейся недостатком железа), слабостью, онемением конечностей, расстройствами координации и когнитивными нарушениями. Нехватку остальных витаминов группы В можно заподозрить по кожным проявлениям, отёкам, снижению зрения.
Помня о наиболее распространённых дефицитах микронутриентов, можно заподозрить их на приёме: достаточно беглого опроса и осмотра. При обнаружении признаков какого-либо из этих состояний необходимо более детальное обследование с привлечением смежных специалистов и при необходимости восполнение запасов недостающего вещества.
Женщины, особенно планирующие зачатие, нуждаются в дополнительных источниках микронутриентов. По имеющимся рекомендациям ВОЗ абсолютно всем, начиная с периода прегравидарной подготовки, показан приём препаратов фолиевой кислоты и железа — их не хватает подавляющему большинству людей, а дефицит чреват тяжёлыми дефектами развития плода и даже внутри- утробной гибелью24. Существуют данные о связи потребления омега-3 полиненасыщенных жирных кислот и уровня риска преэклампсии, преждевременных родов и низкой массы тела при рождении, так что добавка этих веществ к рациону также целесообразна. Остальные витамины и минералы следует принимать в виде препаратов только при их дефиците.
Один из важнейших микронутриентов — магний, — как правило, остаётся без заслуженного внимания. При этом 30% жителей России получают менее 70% от суточной потребности этого элемента. Это неудивительно, поскольку в рационе среднестатистического россиянина продуктов, богатых этим элементом (длиннозёрного коричневого риса, кукурузы, шпината, бобов, картофеля с кожурой, орехов, бананов, магниевой минеральной воды), недостаточно для поступления необходимых 320 мг/сут. Беременным этого микронутриента нужно ещё больше — 400 мг/сут, что связано с повышенным расходом на рост матки, формирование плаценты и нужды плода. Магний необходим для процессов деления клетки, что особенно важно на ранних этапах эмбриогенеза, а также при инвазии трофобласта и формировании плаценты. Кроме того, магний участвует в энергетическом обмене — в клетках наибольшее его количество сосредоточено в митохондриях, где он служит кофактором ряда ферментов и образует стабильные комплексы с АТФ. Соответственно, наибольшую магниевую потребность испытывают органы с интенсивным энергообменом — мозг, миокард, плацента, матка и скелетные мышцы (если не считать кости, в которых находится до 60% запасов этого элемента, обеспечивающего прочность ткани и абсорбцию кальция). Ещё одна важная роль магния — обеспечение фазы покоя при проведении нервных импульсов и участие в синтезе ключевых нейромедиаторов. И этим процессы с его участием не исчерпываются: среди них регуляция сосудистого тонуса и поддержание нормального артериального давления, профилактика чрез- мерного тромбообразования и многое другое. Этот элемент присутствует в качестве кофактора примерно в 500 белках, в числе которых более 300 ферментов, что подтверждает многообразие его физиологических функций.
ВАКЦИНАЦИЯ ВО ВРЕМЯ БЕРЕМЕННОСТИ
Вакцинация (иммунизация) стимулирует иммунную систему, заставляя ее вырабатывать антитела, которые помогают организму бороться с инфекциями и предотвращают заболевание.
Некоторые вакцины являются безопасными для беременных. Другие могут быть назначены не менее чем за месяц до наступления беременности или после рождения ребенка. Некоторые вакцины рекомендованы всем беременным женщинам, тогда как другие могут быть введены только в определенных обстоятельствах, связанных с состоянием здоровья или в условиях риска заражения.
Вакцины, рекомендованные до беременности
На этапе планирования беременности пациентка должна быть привита в соответствии с Национальным календарем профилактических прививок.
Прививки от кори, краснухи, эпидемического паротита (свинки) и ветряной оспы очень важны для женщин репродуктивного возраста, которые не были привиты раньше. Эти вакцины способны защитить от инфекций, которые могут навредить плоду. Тем не менее, эти прививки не могут быть выполнены во время беременности или за месяц до предполагаемого зачатия. Многие женщины детородного возраста в России были привиты в детстве и уже защищены, однако, для более молодых женщин эта проблема может быть актуальной в связи с «антипрививочной кампанией».
На этапе планирования беременности лучше убедиться в том, что у вас есть иммунитет к этим инфекциям. Это можно узнать из вашей карты прививок или, сдав анализ крови на антитела к этим инфекциям. Если вы не иммунизированы, нужно привиться вакциной от кори, краснухи и паротита не позже чем за месяц да наступления беременности. Контакт с больными корью, краснухой или эпидемическим паротитом на ранних сроках беременности могут привести к выкидышу. Краснуха на ранних сроках беременности приводит к порокам развития плода, таким как глухота, слепота, пороки сердца и головного мозга. Корь может иметь тяжелое течение во время беременности. Если вы беременны, целесообразно привить ваших домочадцев, особенно детей, вакциной кори, краснухи и паротита.
Если вы не иммунизированы к краснухе и во время беременности были в контакте с заболевшим, немедленно обратитесь к врачу общей практики. Он назначит лечение, которое может снизить риск заболевания.
Так же как в случае с корью, краснухой и паротитом до наступления беременности лучше убедиться в том, что вы иммунизированы против ветряной оспы. Терапевт сможет узнать это по результату анализа крови на антитела к варицелле – возбудителю этого заболевания. Если антитела не обнаружены, вам предложат сделать прививку ветряной оспы. Планирование беременности придется отложить на 1 мес. Ветряная оспа во время беременности, особенно в первом триместре, когда происходит закладка и формирование органов и систем плода, увеличивает риск пороков развития. Во время беременности ветряная оспа может протекать особенно тяжело и вызвать осложнения, такие как пневмония.
Можно заразиться при контакте с заболевшим ветряной оспой или опоясывающим герпесом. Если вы не иммунизированы к ветряной оспе и во время беременности были в контакте с больным, немедленно обратитесь к врачу общей практики. Он сможет оценить риск заражения и решит, нуждаетесь ли вы в ведении иммуноглобулина против вируса опоясывающего герпеса, который может снизить вероятность заражения.
Вирус папилломы человека. Вакцинация против вируса папилломы человека рекомендована девочкам и женщинам от 9 до 26 лет вне беременности. Введение вакцины ВПЧ не рекомендовано беременным женщинам, тем не менее, есть доказательства безопасности вакцины в случае, если женщина была привита и еще не знала о беременности.
Вакцины, рекомендованные всем беременным
Грипп. Беременные и новорожденные имеют высокий риск развития осложнений гриппа. Сезонная вакцинация от гриппа рекомендуется всем беременным или на этапе подготовки к беременности. Вакцина не оказывает отрицательного воздействия на плод. Дополнительно к защите от гриппа женщины во время беременности вакцина предотвратит заболевание грудного ребенка в первые 6 месяцев после рождения.
Коклюш, дифтерия и столбняк. Вакцина против коклюша, дифтерии и столбняка рекомендована во время беременности, даже если женщина была привита ранее. Проведение вакцинации возможно с 27 до 36 недели беременности. В случае заражения этими инфекциями прививка сможет защитить новорожденного от тяжелых осложнений.
Вакцины, рекомендованные некоторым беременным
Случаи, когда беременные могут заразиться некоторыми инфекциями во время путешествий или при других обстоятельствах, требуют дополнительной вакцинации.
Гепатит А. Вирус гепатита А во время беременности может вызвать угрозу прерывания или плацентарную недостаточность. Вакцинация рекомендована беременным женщинам, которые могут заразиться гепатитом А во время путешествия, при несоблюдении правил гигиены, во время вспышки заболевания.
Гепатит В. Серьезная инфекция, которая может вызвать хронический воспалительный процесс в печени и передаваться плоду. Трехкратное введение вакцины против гепатита В обычно проводится в детском возрасте. Однако многие взрослые могут быть не иммунизированы. Вакцина не оказывает влияния на плод и ее введение рекомендуется беременным с высоким риском заражения гепатитом В или тем, кому иммунизация была начата до беременности.
Полиомиелит. Возбудителем является вирус, который приводит к параличу. Во многих странах мира тотальная вакцинация привела к полной ликвидации этого заболевания. Однако, в некоторых странах до сих пор встречаются вспышки полиомиелита. Во время беременности стоит избегать посещения мест, где присутствует полиомиелит.
Из-за отсутствия достаточной информации о безопасности вакцины для плода, иммунизация против полиомиелита не рекомендована во время беременности. Если посещения стран с присутствием полиомиелита не избежать, обсудите с врачом общей практики необходимость введения инактивированной вакцины от полиомиелита.
Пневмококк. Бактерия, которая вызывает бактериальную пневмонию, отиты и менингиты. Женщины с высоким риском заражения пневмококком должны пройти иммунизацию пневмококковой вакциной.
Вакцинироваться от пневмококка лучше до беременности. Однако, вакцина является безопасной при введении во втором и третьем триместре беременности. Недостаточно информации о влиянии вакцины на плод в первом триместре.
Желтая лихорадка. Вирусное заболевание, распространяемое комарами. Повреждает печень, почки, вызывает кровотечения, которые могут привести к смерти. Болезнь распространена в тропических регионах Южной Америки и Центральной Африки. Старайтесь избегать посещения местности с активной желтой лихорадкой во время беременности.
Если путешествия не избежать, и риск заразиться желтой лихорадкой присутствует, возможна иммунизация живой противовирусной вакциной во время беременности. Для этого необходимо обратиться к врачу общей практики.
Беременность - самый волнующий период в жизни женщины, когда каждый день она желает получить максимум информации о том, как развивается внутри нее новая жизнь. И это происходит довольно быстрыми темпами, за 280 дней из нескольких клеток развивается маленький человечек. Каждую неделю беременности у будущего ребенка усовершенствуются органы и системы, он приобретает новые навыки и умения. Безусловно, будущая мама на интуитивном уровне чувствует, как развивается и как чувствует себя малыш в ее животе. А для более ясной картины все же надо иметь краткое представление о внутриутробном развитии малыша по неделям: 1-4 неделя - беременность наступает обычно на 14-й день менструального цикла, после оплодотворения яйцеклетка прикрепляется к стенке матки, происходит образование нервной системы, мозга и сердца малыша. Формируется позвоночник и мышцы. На 4 недели длина эмбриона достигает 2-3 мм, уже можно определить ножки, ручки, ушки и глаза малыша. 5-8 неделя - в этот период женщины обнаруживают, что беременны и делают подтверждающий тест. На 6 недели на УЗИ можно увидеть 5 пальцев на руке ребенка и различить его осторожные движения. Сердце его уже бьется, но с частотой превышающий в 2 раза ритм сердечных ударов мамы. На 7-8 неделе оформляется лицо ребенка, начинает развиваться его костная система. Вес его достигает 4 граммов, рост около 3 см. В этот период беременности многих женщин начинает тошнить по утрам. 9-12 недель - малыш уже может сгибать пальчики на руках, он теперь умеет выражать свои эмоции: щурится, морщит лоб и глотает. Содержание гормонов в крови беременной в этот период резко возрастает, что сказывается на настроении и самочувствии женщины. В 11 недель малыш реагирует на шум, тепло и свет. Он чувствует прикосновение и боль. В 12 недель по результатам УЗИ врач точно может определить срок родов и оценить, нет ли отклонений в развитии малыша. Трехмесячный младенец в утробе мамы очень активен, он легко отталкивается от стенки матки, сосет большой пальчик и реагирует на внешние раздражители. Весит он уже 28 грамм, а рост у него около 6 см. 13-16 недель - у ребенка формируются половые органы, поджелудочная железа начинает вырабатывать инсулин. Его сердце уже перекачивает 24 литра крови в сутки. На голове малыша есть волосы, он умеет уже открывать рот и гримасничать. В этот период маме надо стараться контролировать свои эмоции и оставаться спокойной в любых ситуациях. Все, что она чувствует, уже передается малышу. Если ей плохо, то ребенок тоже расстраивается. 17-20 недель - это особенно волнующий период для будущей мамы, ибо на 18 -20 неделе она начинает чувствовать, как ребенок шевелится. К этому времени длина малыша достигает 21 см, вес его 200 гр. Он уже слышит шум и немного видит. В этот период следует каждый день разговаривать с малышом и петь ему песенки. Он уже слышит голос мамы и успокаивается, когда с ней все в порядке. Живот у беременной женщины на 20 недели становится заметным. 21-24 неделя - малыш в этом возрасте умеет причмокивать ртом и начинает внимательно изучать свое тело. Он трогает лицо, голову и ноги руками. Но выглядит он еще сморщенным и красным из-за отсутствия подкожной жировой прослойки. Вес малыша около 0,5 кг, рост 30 см. Ему уже не нравится, когда мама долго сидит в одном положении. Он усиленно шевелится, чтобы заставить ее подняться с места. С этого времени маме надо следить за своим рационом, хорошо питаться и больше гулять на свежем воздухе. 25-28 недель - ребенок, родившийся в этот период, имеет реальные шансы выжить. У него глаза уже открыты, есть ресницы, он сжимает и разжимает ручки. Весит он к 28 недели около 1 кг и сильно радуется, когда папа поглаживает живот мамы. Ему нравится слушать музыку и спокойную беседу родителей. 29-32 недели - теперь малыш четко различает голоса мамы и папы. Он затихает, если мама ему скажет спокойным голосом: "Сыночек (доченька), хватит на сегодня играть, давай спать". Он быстро набирает в весе и к 32 недели весит уже больше 1,5 кг при росте 40 см. У малыша кожа уже подтянутая, а под ней имеется жирок. 32-40 недель - ребенок разворачивается головой вниз и готовится к рождению. Каждую неделю он теперь набирает 200-300 грамм веса и к рождению достигает 2,5 - 4 кг. За весь период внутриутробного развития у малыша сильно подросли ногти и волосы, в его кишечнике накопились отходы жизнедеятельности. На 40 недели у многих женщин начинаются схватки, и приходит время рожать. Если этого не происходит, то это говорит о том, что малыш "засиделся" и усиленно набирает вес. По статистике, только 10% женщин дохаживают до 42-ой недели беременности, после этого срока гинекологи уже стимулируют роды.
Информация об аборте
Аборт является небезопасной процедурой и сопряжен с риском различных осложнений! Одной из частных причин осложнений является дальнейшее бесплодие.
Медицинский аборт может выполняться медикаментозным или хирургическим методом.
При хирургическом вмешательстве непосредственно во время операции возможны следующие осложнения:
- Осложнения анестезиологического пособия
- Травма и прободение матки с возможным ранением внутренних органов и кровеносных сосудов
- Кровотечение, что может потребовать расширения объёма операции вплоть до чревосечения и удаления матки и др.
К осложнениям в послеоперационном периоде относятся:
- Скопление крови и остатки плодного яйца в полости матки
- Острый и/или подострый воспалительный процесс матки и/или придатков матки, вплоть до перитонита, что потребует повторного оперативного вмешательства, не исключающего удаление матки и др.
При выполнении аборта медикаментозным методом также наблюдаются осложнения, такие как:
- Остатки плодного яйца
- Прогрессирующая беременность
- Кровотечение, при развитии которых необходимо завершить аборт хирургическим путём.
Отдалёнными последствиями и осложнениями аборта являются:
- Бесплодие, хронические воспалительные процессы матки и/или придатков матки
- Аденомиоз, нарушение функции яичников
- Внематочная беременность
- Невынашивание беременности
- Осложнения при вынашивании последующей беременности и в родах: преждевременные роды, нарушение родовой деятельности, кровотечение в родах и (или) послеродовом периоде
- Развитие сердечно-сосудистых заболеваний, рака молочной железы нервно- психических расстройств.
Все женщины перед принятием окончательного решения направляются в кабинет медико-психологической помощи. В состав кабинета входит социальный работник, юрист, психолог. Каждая женщина в состоянии репродуктивного выбора проходит мотивационное анкетирование.
После консультации в кабинете медико-психологической помощи врач акушер — гинеколог направляет Вас на обследование согласно клиническим рекомендациям.
Если аборт проводится до 12 недель без наличия медицинских или социальных показаний (по Вашему настоянию), то его можно выполнить не ранее соблюдения
«недели тишины»: 48 часов с момента обращения в медицинскую организацию для искусственного аборта при сроке беременности 4-66 недель или при сроке беременности 10- 114 недель, но не позднее окончания 12-й недели беременности, и не ранее 7 дней с момента обращения в медицинскую организацию для искусственного аборта при сроке беременности 7 – 96 недель беременности.
При выполнении медикаментозного аборта до 12 недель Вам будут назначены лекарственные средства, которые надо будет принимать с точностью, указанной Вам лечащим врачом. Данные лекарственные средства вызывают гибель плода, а затем его изгнание из полости матки. После приема препаратов Вы останетесь под наблюдением в течение 1,5-4 часов.
Перед выполнением хирургического аборта (вакуум-аспирация плодного яйца) до 12 недель Вам будет выполнено обезболивание. Продолжительность Вашего наблюдения в условиях стационара будет определена лечащим врачом с учетом Вашего состояния и составит не менее 3-4 часов.
В случае изменения решения о проведении аборта при приеме первых таблеток в случае медикаментозного аборта Вы должны немедленно обратиться к врачу, который выполнит УЗИ, и в случае наличия сердцебиения у плода назначит лечение, направленное на сохранение беременности. При этом Вы должны знать, что таблетки могут оказать негативное воздействие на здоровье будущего ребенка, поэтому перед принятием решения об искусственном прерывании беременности Вы должны быть твердо уверены в правильности и окончательности этого решения.
Негативное влияние искусственного аборта и последствия Аборт является небезопасной процедурой и сопряжен с риском различных осложнений! Медицинский аборт может выполняться медикаментозным или хирургическим методом. При хирургическом вмешательстве непосредственно во время операции возможны следующие осложнения: осложнения анестезиологического пособия, травма и прободение матки с возможным ранением внутренних органов и кровеносных сосудов, кровотечение, что может потребовать расширения объёма операции вплоть до чревосечения и удаления матки и др. К осложнениям в послеоперационном периоде относятся: скопление крови и остатки плодного яйца в полости матки, острый и/или подострый воспалительный процесс матки и/или придатков матки, вплоть до перитонита, что потребует повторного оперативного вмешательства, не исключающего удаление матки и др. При выполнении аборта медикаментозным методом также наблюдаются осложнения, такие как остатки плодного яйца, прогрессирующая беременность, кровотечение, при развитии которых необходимо завершить аборт хирургическим путём. Отдалёнными последствиями и осложнениями аборта являются: бесплодие, хронические воспалительные процессы матки и/или придатков матки, аденомиоз, нарушение функции яичников, внематочная беременность, невынашивание беременности, различные осложнения при вынашивании последующей беременности и в родах: преждевременные роды, нарушение родовой деятельности, кровотечение в родах и (или) послеродовом периоде. Доказана связь аборта с развитием сердечно-сосудистых заболеваний, рака молочной железы нервно-психических расстройств. Перед принятием окончательного решения о проведении аборта Вы должны обязательно быть проконсультированы психологом/психотерапевтом или другим специалистом, к которому Вас направит лечащий врач для доабортного консультирования. Также Вам будет выполнено ультразвуковое исследование (УЗИ), в ходе которого Вы услышите сердцебиение плода. Вы не должны прибегать к аборту, если точно не уверены, что хотите прервать беременность, или у Вас нет медицинских показаний для этого. Если аборт проводится до 12 недель без наличия медицинских или социальных показаний (по Вашему настоянию), то его можно выполнить не ранее соблюдения «недели тишины»: 48 часов с момента обращения в медицинскую организацию для искусственного аборта при сроке беременности 4-6 недель или при сроке беременности 10-11 недель, но не позднее окончания 12-й недели беременности, и не ранее 7 дней с момента обращения в медицинскую организацию для искусственного аборта при сроке беременности 7-9 недель беременности. При выполнении медикаментозного аборта до 12 недель Вам будут назначены лекарственные средства, которые надо будет принимать с точностью, указанной Вам лечащим врачом. Данные лекарственные средства вызывают гибель плода, а затем его изгнание из полости матки. После приема препаратов Вы останетесь под наблюдением в течение 1,5-4 часов. Перед выполнением хирургического аборта (вакуум-аспирация плодного яйца) до 12 недель Вам будет выполнено обезболивание. Продолжительность Вашего наблюдения в условиях стационара будет определена лечащим врачом с учетом Вашего состояния и составит не менее 3-4 часов. В случае изменения решения о проведении аборта при приеме первых таблеток в случае медикаментозного аборта Вы должны немедленно обратиться к врачу, который выполнит УЗИ, и в случае наличия сердцебиения у плода назначит лечение, направленное на сохранение беременности. При этом Вы должны знать, что таблетки могут оказать негативное воздействие на здоровье будущего ребенка, поэтому перед принятием решения об искусственном прерывании беременности Вы должны быть твердо уверены в правильности и окончательности этого решения. Еще до выполнения медицинского аборта Вам будут даны рекомендации по контрацепции, которая назначается сразу после выполнения аборта (гормональная контрацепция или введение внутриматочного контрацептива). Вы должны использовать контрацепцию с целью профилактики абортов до планирования деторождения.
О высокой вероятности бесплодия после искусственного аборта.
Частой причиной дальнейшего бесплодия является процесс искусственного прерывания беременности (аборт). После аборта вероятность бесплодия достаточно высока, в процентном соотношении бесплодие после аборта достигает 15 %, даже при условии отсутствия осложнений при аборте. Медики отмечают частые случаи бесплодия именно при первом аборте (аборте при первой беременности), с последующим возникновением различных нарушений репродуктивных функций у женщин (осложнениях при беременности, выкидышах, бесплодии). Осложнения после абортов могут развиться у женщины спустя некоторое время (через нескольких месяцев и даже несколько лет). У 18% женщин через два месяца после сделанного аборта разовьется хроническое воспаление придатков матки, у 11% - эрозия шейки матки, у 7% - эндоцервицит, у 4% - различные нарушения менструального цикла. Спустя два года после сделанного аборта эти показатели увеличиваются в несколько раз. Многие женщины знают, что аборт - это гинекологический процесс, осуществляемый методом вакуум-аспирации или выскабливания. Абсолютно каждый аборт недоброкачественно влияет на здоровье женщины, а точнее просто его подрывает. Ведь с самого первого дня оплодотворения яйцеклетки, организм начинается кардинально перестраиваться и изменяться, особенно это затрагивает гормональную и нервную системы. А это в свою очередь приводит к нервным срывам и гормональным сбоям, которые негативно сказываются на женском организме. Последствиями гормональных сбоев могут оказаться нарушение менструального цикла и детородной функции. Каждый сделанный аборт снижает шансы зачатия или выноса плода до рождения. Также возрастает риск обострения воспаления половых органов. Нарушенный менструальный цикл может сказаться по-разному: месячные могут быть частыми и обильными или редкими и скудными, могут и вовсе пропасть или наоборот, вызвать маточное кровотечение. В любом случае, проходить они будут более болезненно. Статистика показывает, что приблизительно 12% женщин, сделавших аборт, страдают данными проблемами вплоть до отсутствия месячных вообще. Чаще всего это происходит, когда аборт осуществляется методом выскабливания. Не менее зловредно искусственное прерывание беременности сказывается на щитовидной железе. Прогрессивность его заболевания сказывается на всем организме в целом. Надпочечникам также не удается избежать последствий аборта: вырабатывается огромное количество мужских гормонов, что заметно как психологически, так и внешне, а также нарушается обмен веществ в организме. Аборт не щадит и гипофиз, что в свою очередь может привести к бесплодию или к нарушению функционирования всей половой системы. К большему риску от последствий аборта попадают женщины, нерожавшие прежде детей. Во время беременности женщины, проходит переформирование организма, а при искусственном прерывании беременности обратный процесс может осуществиться не сразу. Период такого процесса рожавшей женщины может пройти в течение 3-4 месяцев, а при удалении плода у нерожавшей, период может занять около года, а то и больше. А теперь задумайтесь, насколько велик стресс организма, что он нуждается в таком количестве времени для восстановления. Статистика последствий аборта показывает, что 25 женщин из 100 не могут зачать ребенка после прерывания беременности. Молочные железы также попадают под раздачу последствий аборта, он оказывает на них губительное воздействие. Первая беременность начинает особым образом переформировывать и перестраивать клетки молочных желез, подготавливая их к доселе неиспользованной функции - выработке грудного молока и кормлению ребенка. Формирование клеток идет практически на протяжении всей беременности, и заканчивается уже к самым родам. Если же женщина делает аборт и прерывает беременность таким образом (то же самое относится, к сожалению, и к самопроизвольному прерыванию беременности), то клетки грудных желез остаются несформированными, их развитие не завершается. Такие клетки имеют значительно большую способность к раковому перерождению, нежели сформированные окончательно, равно как и еще не начавшие свое формирование. Риск возрастает тем больше, чем больше времени пройдет до момента следующей беременности и родов, которые позволят завершить перестроение клеток молочных желез. После удаления плода клетки молочной железы пытается восстановиться и вернуться в прежнее состояние, что может привести к образованию узелков и опухоли. Если вы в своей будущей жизни планируете зачать и родить ребенка, то стоит избежать аборта, а тем самым и их последствий, так как искусственное прерывание беременности отразится не только на матери, но и на здоровье ее будущего ребенка. Аборт является искусственным прерыванием беременности, при котором происходит гибель эмбриона. Последствия такой, достаточно опасной, процедуры могут проявиться даже через значительное время, когда женщина уже не связывает их с проведённым когда-то абортом. К сожалению, решаясь на такой серьёзный шаг, многие не думают, как влияют аборты на здоровье женщины. Ведь последствия, возникающие позже, могут навсегда изменить жизнь целой семьи. Ранние аборты Аборты влияют на менструальный цикл, приводят к повреждению и непроходимости маточных труб, способствуют возникновению эндометриоза. На маленьком сроке процедура прерывания беременности происходит вслепую, что значительно повышает риск повреждения внутриматочных стенок медицинским инструментом, что может привести к возникновению кровотечения, перфорирование кишечника или мочевого пузыря, септический шок, бесплодие, вплоть до смерти женщины (если аборт выполнялся непрофессионалом или в асептических условиях с последовавшим за этим инфицированием женщины). Есть возможность инфицирования, которое нередко вызывает различные воспалительные процессы в области малого таза, а при заражении крови возможен даже летальный исход. Одним из самых распространённых и наиболее опасных последствий искусственного прерывания беременности является всё-таки бесплодие. Очень часто женщина, перенёсшая аборт, сталкивается в будущем с многочисленными самопроизвольными выкидышами, внематочными беременностями, приращением плаценты или преждевременными родами. Аборты оказывают большое влияние и на психическое состояние несостоявшейся матери. У неё может развиваться затяжная депрессия, которая нередко оканчивается чрезмерным увлечением наркотическими или психотропными средствами, а также алкоголем. Постоянное чувство вины и муки совести приводят к появлению ночных кошмаров, навязчивых страхов и бессоннице. В тяжёлых случаях иногда требуется даже помощь психиатра. Поздние аборты Аборт на позднем сроке проводится до 22 недели путём хирургического выскабливания плода из полости матки. После пяти месяцев беременности её прерывание происходит при помощи провоцирования преждевременных родов. Любой аборт, независимо от срока, оказывает значительное негативное влияние на здоровье женщины, поэтому, прежде чем решаться на такой шаг, следует сознательно и ответственно взвесить все «за» и «против».